Ущемление нерва
Защемление нерва — состояние, вызванное сдавлением нервного волокна окружающими тканями. Проявляется резкой болью в той области тела, которую иннервирует сдавленный нерв. Состояние кратковременное, проходит самостоятельно или на фоне лечения. Однако защемление может повторяться регулярно и в итоге приводит к воспалению нерва и окружающих тканей.
Причины
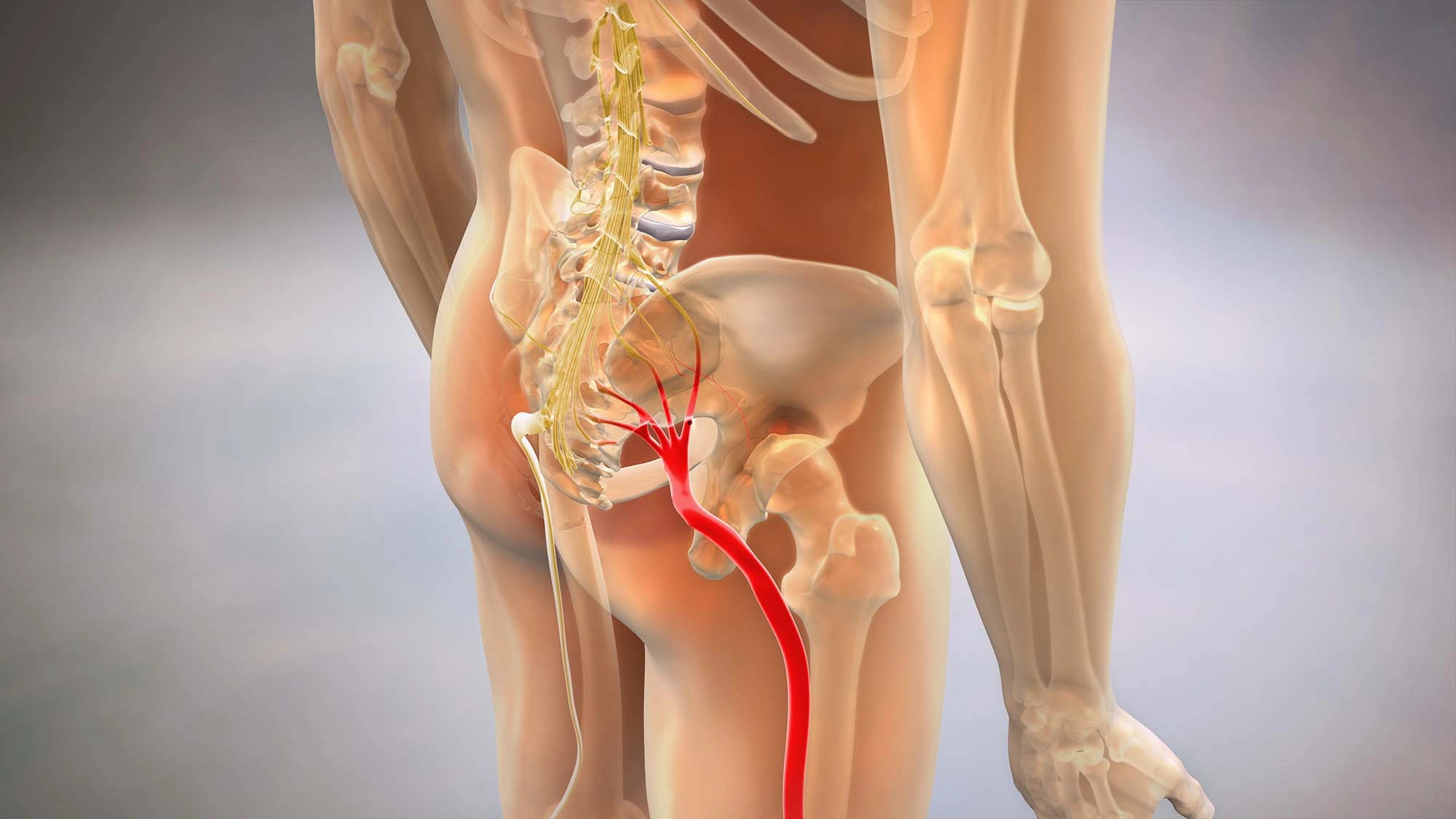
Причины ущемления нерва обусловлены его нетипичным анатомическим расположением или интенсивным воздействием извне. Длительная тяжелая физическая нагрузка — основная причина защемления. Проблема часто возникает у спортсменов, грузчиков, строителей. Разновидность защемления нерва на фоне физической нагрузки — туннельные синдромы. Состояние возникает при длительном статическом сдавлении нервных волокон в их анатомических каналах. Широко распространен запястный туннельный синдром, который характерен для людей, много пишущих или работающих на компьютере. Сдавление нервных волокон нередко происходит при травмах, когда мышцы и кости меняют свое естественное анатомическое положение. Ушибы, переломы приводят к отеку мышц, а проходящие между мышечных волокон нервы подвергаются долгому сдавлению. Разрывы связок способствуют сокращению мышц, и это тоже становится причиной давления на нервные волокна. Доброкачественные и злокачественные опухоли тоже сдавливают нервные волокна, проходящие рядом с ними. Факторы, повышающие вероятность защемления нервов:
- аномалии развития костей скелета;
- искривление позвоночника;
- анатомические особенности расположения нервных волокон;
- межпозвонковые грыжи;
- длительное нахождение в одной и той же позе со статической нагрузкой на мышцы;
- миозит;
- работа в холодном помещении или на улице в морозную и ветреную погоду;
- избыточная масса тела;
- беременность.
Симптомы

Защемление нервов — острое состояние, симптомы появляются внезапно и достаточно интенсивны. Признаки ущемления зависят не от причины, которая его вызвала, а от расположения поврежденных нервных волокон. В зависимости от этого выделяют разновидности заболевания:
- ишиас — ущемление и воспаление седалищного нерва;
- межреберная невралгия — поражение нервов шейного и грудного сплетения, которые проходят вблизи позвоночника и ребер;
- туннельные синдромы — запястный, локтевой, краниальный, большеберцовый.
Общие проявления болезни:
- острая интенсивная боль, имеет жгучий или стреляющий характер;
- болезненность окружающих нерв тканей;
- напряжение, уплотнение мышц в области поражения;
- мелкие мышечные подергивания, судороги;
- жжение кожи, ощущение ползания мурашек, онемение;
- ограничение движений в пострадавшем участке тела.
Боли усиливаются при попытке сменить положение тела, надавливании на пораженную область, кашле и чихании.
При ишиасе происходит сдавление седалищного нерва, который иннервирует тазобедренную область и нижнюю конечность. Боль возникает в пояснице, распространяется на ягодицу и бедро. Человек не может садиться и вставать, боль усиливается при ходьбе.
Для межреберной невралгии характерны болевые ощущения в грудной клетке. Они усиливаются при поворотах туловища, глубоком дыхании. Межреберную невралгию часто путают со стенокардией, поскольку боль имеет такую же интенсивность. Понять, что это не стенокардия, легко — надо знать, что невралгия проявляется при любом движении туловища, а в покое ослабевает. Стенокардия же беспокоит пациента и в покое, и при движении.
Боль при туннельных синдромах появляется в тех участках тела, где проходит пораженный нерв. При запястном синдроме болит кисть руки, ограничена мелкая моторика. Краниальный синдром сопровождается сильной головной болью, ограничением подвижности в шее. Большеберцовый синдром вызывает затруднение движений в голеностопном суставе. Все туннельные синдромы сопровождаются чувствительными нарушениями — онемением, ощущением ползания мурашек.